Hipovitaminosis D: Estrategias nutricionales para llegar a las IDR
 MARÍA DOLORES MESA
MARÍA DOLORES MESA
Instituto de Nutrición y Tecnología de los Alimentos “José Mataix Verdú”
Departamento de Bioquímica y Biología Molecular II. Universidad de Granada
Centro de Investigación Biomédica, Universidad de Granada
Instituto de Investigación Biosanitaria de Granada (ibs.GRANADA)
Los niveles sanguíneos de vitamina D son insuficientes en más del 50% de la población mundial1. La mayor parte de la vitamina D se sintetiza en el organismo por acción de la luz solar en la piel y el resto se debe ingerir en la dieta.
Además de la importancia de la vitamina D en la regulación de la absorción y asimilación del calcio, conocida como su función “clásica”, se conocen hoy en día otras funciones “nuevas” de vital importancia. Conocemos que interviene en la regulación de otros mecanismos fisiopatológicos como la inflamación, el estrés oxidativo, la proliferación y diferenciación celular y la apoptosis, mecanismos implicados en el desarrollo de enfermedades inmunológicas, neurológicas, cardiovasculares, la diabetes, el cáncer, e incluso en los procesos de envejecimiento2,3.
En el contexto actual de pandemia por el que atravesamos, se están relacionando niveles deficientes de vitamina D con una mayor probabilidad de infección por COVID-19 y con un peor pronóstico una vez infectados4,5. Por citar un ejemplo cercano, un estudio piloto realizado en el hospital Reina Sofía de Córdoba ha demostrado que la administración de Calcifediol o 25-hidroxivitamina D, el principal metabolito circulante de la vitamina D, redujo significativamente la necesidad de ingreso en UCI y la mortalidad de los pacientes infectados con COVID-19 y concluye que el calcifediol parece ser capaz de reducir la gravedad de la enfermedad. No obstante, se requieren ensayos más grandes con grupos adecuadamente emparejados para demostrar una conclusión definitiva5.
Siguiendo estos indicios, las autoridades sanitarias de algunos países están recomendando la suplementación o el enriquecimiento de ciertos alimentos como estrategias para conseguir unos niveles adecuados de vitamina D que garanticen un correcto estado de salud. Y en esta línea vamos a revisar que situación existe en nuestro país, así como que estrategias nutricionales o recomendaciones se podrían dar para revertirla.
¿Qué cantidad de vitamina D debemos tener disponible en sangre para que nuestro organismo funcione correctamente?
Tras muchas discusiones científicas, se ha estipulado que para lograr una óptima salud musculo-esquelética es necesario alcanzar unas concentraciones sanguíneas de vitamina D por encima de 30 ng/ml, preferiblemente entre 40-60 ng/ml1. Estos niveles garantizan que la hormona paratiroidea (PTH) esté regulada y evitar el hiperparatiroidismo. Además, se ha establecido que concentraciones entre 20-30 ng/ml son insuficientes, y no garantizan una óptima salud ósea.
¿Tiene la población actualmente niveles adecuados de vitamina D?
No. Se ha estimado que aproximadamente el 30% de los niños y adultos en todo el mundo tienen deficiencia de vitamina D (<30 ng/ml), mientras que el 60% de la población tiene concentraciones insuficientes (entre 20-30 ng/ml)7. Es más, incluso en países donde la leche, los cereales y algunos zumos están enriquecidos con vitamina D, el 50% de los niños de 1 a 5 años y el 70% de los niños de 6 a 11 años tienen concentraciones insuficientes de esta vitamina8. En España el déficit de vitamina D afecta a un tercio (33,9%) de la población9 y según la Sociedad Española de Endocrinología (SEEN), se han descrito concentraciones bajas de esta vitamina en más del 80% de los individuos mayores de 65 años y en un 40% de la población menor de 65 años10. Además, el 27,4% de las embarazadas españolas presentan concentraciones plasmáticas deficientes de vitamina D y el 35,3% insuficientes11. Todos estos datos indican que el déficit de vitamina D debe ser considerado como un problema de salud pública, y debe ser tratado mediante recomendaciones nutricionales y de hábitos de vida saludables1,3.
¿Por qué no llegamos a conseguir las concentraciones plasmáticas deseadas de vitamina D?
Varias razones se han relacionado con este descenso de vitamina D en la población:
• Disminución de la exposición solar unido a un mayor uso de cremas de protección solar
• Alimentación no adecuada (malnutrición): disminución principalmente del consumo de pescado azul (graso), principal fuente alimentaria.
• Aumento en la incidencia de obesidad: se ha demostrado una asociación inversa entre las concentraciones plasmáticas de vitamina D y el riesgo de sufrir obesidad, para lo que se han propuesto distintos mecanismos responsables como la menor síntesis hepática, una mayor acumulación en el tejido adiposo, su relación con el metabolismo de los ácidos grasos, y también la implicación de la paratohormona (que aumenta de forma proporcional al déficit de vitamina D) en el aumento de lipogénesis12. De hecho, la recuperación de las concentraciones plasmáticas de vitamina D tras la suplementación es menos eficaz en personas obesas, las cuales necesitan dosis mayores13.
¿Qué sector de la población es más susceptible a tener déficit de vitamina D?
Las poblaciones en las que se ha detectado mayor susceptibilidad a tener déficit de vitamina D (hipovitaminosis D) son:
• Ancianos
• Embarazadas y lactantes
• Niños (menores de 5 años y adolescentes)
• Personas que no se exponen al sol
• Personas obesas
¿Qué consecuencias tiene este déficit de vitamina D?
Se relaciona con el desarrollo de algunas enfermedades, desde el metabolismo óseo, el sistema inmunológico, nervioso y cardiovascular, la diabetes, el desarrollo de cáncer y en el envejecimiento2,3, así como en alteraciones durante el embarazo (diabetes gestacional, preeclampsia, bajo peso al nacer) y posteriormente raquitismo, eccema y osteoporosis14.
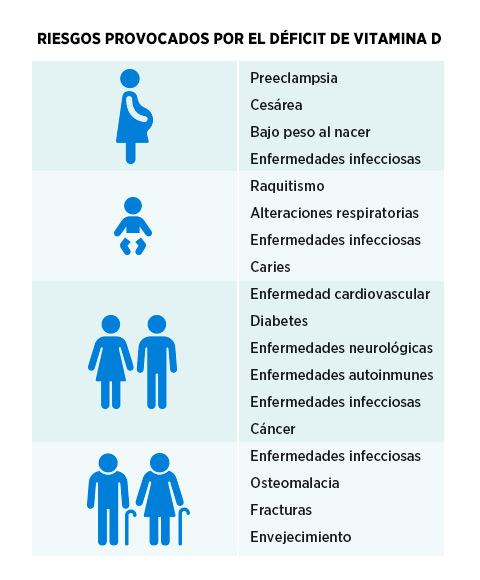
FIGURA 1. Riesgos provocados por déficit de vitamina D en diferentes etapas de la vida.
Fuente: elaboración propia
¿De dónde obtenemos la vitamina D? ¿Podemos realmente ingerir las cantidades necesarias para satisfacer estas necesidades?
La vitamina D se sintetiza en la piel gracias a la acción de la luz ultravioleta (UVB), que es la principal fuente de vitamina D plasmática y el resto debe ser ingerida en la alimentación, el principal problema es que hay pocos alimentos que sean buenas fuentes de vitamina D y que se consuman de forma habitual2,3 como se muestra en la Tabla 1 .

Tabla 1. Alimentos ricos en Vitamina D.
Fuente: BEDCA (Base Española de Composición de Alimentos15)
Desde 2019, las Ingestas Diarias Recomendadas (IDR) de vitamina D en España son de 10 µg/día, en niños hasta los 13 años, 12,5 µg/día, desde los 14 a los 69 años y 15 µg/día, para los mayores de 70 años, y para las mujeres embarazadas o lactantes16.
¿Somos capaces de ingerir la cantidad de vitamina D recomendada?
No es fácil conseguir las ingestas recomendadas de vitamina D a partir de una dieta normal y con el estilo de vida actual. Por ese motivo, las autoridades sanitarias han establecido que el enriquecimiento de alimentos básicos con vitamina D es una solución que puede contribuir a mejorar la situación actual de déficit (Reglamento (CE) nº 1925/200617, modificado por el Reglamento (CE) n. ° 1170/200918). Los alimentos más adecuados para ser enriquecidos en vitamina D son:
• La leche y los productos lácteos
• Los cereales de desayuno
• Las margarinas y untables
En muchos países el enriquecimiento de algunos de estos alimentos es obligatorio y estudios científicos han demostrado que contribuyen a aumentar las concentraciones sanguíneas de vitamina D19-21. Además, el Consenso Global sobre Prevención y Manejo Nutricional del Raquitismo recomienda que las poblaciones de alto riesgo reciban suplementos de por vida y fortificación de alimentos con calcio y vitamina D22.
Principales recomendaciones y estrategias nutricionales para aumentar los niveles sanguíneos de vitamina D
1) Incrementar la exposición al sol (diariamente): con unos 10-15 minutos diarios en cara y brazos, sin protección y cuando la climatología lo permita serían suficientes. La mejor fuente de vitamina D es la síntesis cutánea activada por la radiación solar. El uso de cremas solares y la menor exposición al sol ha disminuido la producción endógena.
2) Aumentar la frecuencia de consumo de las principales fuentes alimentarias:
– Pescado azul preferiblemente (al menos una ración de las 2 a 3 veces por semana recomendadas), tanto al natural como en conservas enlatadas: es la principal fuente alimentaria de vitamina D (ej.: salmón, sardinas, boquerones, bonito, arenques, caballa, atún y dorada que a pesar de no ser graso proporciona un gran aporte). El descenso en el consumo de estos alimentos ha provocado una menor ingesta de vitamina D.
– Huevo (consumo habitual): la yema de huevo es una buena fuente de vitamina D y es un alimento que permite múltiples formas de cocinado lo que facilita su introducción en la alimentación (cocidos, en tortilla, revueltos, pasado por agua,…).
– Leche y lácteos (consumo diario): leche, quesos, yogures y mantequilla son fuente de vitamina D, y aunque aportan pequeñas cantidades existen variedades enriquecidas que aumentan las cantidades ingeridas por ración.
– Mariscos de temporada (consumo ocasional): suponen un buen aporte adicional, aunque no son alimentos de consumo habitual, por ejemplo las ostras, almejas y langostinos.
– Setas de temporada (consumo ocasional): con precursores de vitamina D (ergosterol) que se transforman en la forma activa por la acción solar. Pueden suponer un aporte adicional sobre todo en el otoño que se encuentran de temporada y existe gran variedad.
– Vísceras (consumo esporádico): el hígado, fundamentalmente, y los patés presentan vitamina D y pueden suponer un aporte adicional ya que su consumo es de forma esporádica por su alta cantidad de grasa y colesterol.
– Alimentos enriquecidos (incorporarlos a la dieta diaria): pueden suponer una herramienta dietética fundamental para incrementar las ingestas diarias de vitamina D, sin modificar la dieta, ni la ingesta de calorías.
Bibliografía
1. Holick MF. The vitamin D deficiency pandemic: Approaches for diagnosis, treatment and prevention. Rev Endocr Metab Disord. 2017; 18:153-165.
2. Gil Á, Plaza-Diaz J, Mesa MD. Vitamin D: Classic and Novel Actions. Ann Nutr Metab. 2018; 72:87-95.
3. Grant WB, Al Anouti F, Moukayed M. Targeted 25-hydroxyvitamin D concentration measurements and vitamin D3 supplementation can have important patient and public health benefits. Eur J Clin Nutr. 2020; 74(3):366-376.
4. Jovic TH, Ali SR, Ibrahim N, Jessop ZM, Tarassoli SP, Dobbs TD, Holford P, Thornton CA, Whitaker IS. Could Vitamins Help in the Fight Against COVID-19? Nutrients. 2020; 3;12(9):2550.
5. Pereira M, Dantas Damascena A, Galvão Azevedo LM, de Almeida Oliveira T, da Mota Santana J. Vitamin D deficiency aggravates COVID-19: systematic review and meta-analysis. Crit Rev Food Sci Nutr. 2020; 4:1-9.
6. Entrenas Castillo M, Entrenas Costa LM, Vaquero Barrios JM, Alcalá Díaz JF, López Miranda J, Bouillon R, Quesada Gomez JM. Effect of calcifediol treatment and best available therapy versus best available therapy on intensive care unit admission and mortality among patients hospitalized for COVID-19: A pilot randomized clinical study. J Steroid Biochem Mol Biol. 2020; 203:105751.
7. Daly RM, Gagnon C, Lu ZX, Magliano DJ, Dunstan DW, Sikaris KA, et al. Prevalence of vitamin D deficiency and its determinants in Australian adults aged 25 years and older: a national, population-based study. Clin Endocrinol. 2012; 77:26–35.
8. Kumar J, Muntner P, Kaskel FJ, Hailpern SM. Prevalence and associations of 25-hydroxyvitamin D deficiency in US children: NHANES 2001-2004. Pediatrics. 2009; 124(3):e362–70.
9. https://www.seen.es/ModulGEX/workspace/publico/modulos/web/docs/apartados/783/240320_113242_2463317370.pdf
10. González-Molero I, Morcillo S, Valdés S, Pérez-Valero V, Botas P, Delgado E, Hernández D, Olveira G, Rojo G, Gutierrez-Repiso C, Rubio-Martín E, Menéndez E, Soriguer F. Vitamin D deficiency in Spain: a population-based cohort study. Eur J Clin Nutr. 2011; 65(3):321-8.
11. Rodríguez-Dehli AC, Riaño Galán I, Fernández-Somoano A, Navarrete-Muñoz EM, Espada M, Vioque J, Adonina Tardón A. Prevalence of vitamin d deficiency and insuffiency and associated factors in pregnant women of northern Spain. Nutr Hosp. 2015; 1;31(4):1633-40.
12. Hajhashemy Z, Shahdadian F, Ziaei R, Saneei P. Serum vitamin D levels in relation to abdominal obesity: A systematic review and dose-response meta-analysis of epidemiologic studies. Obes Rev. 2020 Sep 3. doi: 10.1111/obr.13134.
13. de Oliveira LF, de Azevedo LG, da Mota Santana J, de Sales LPC, Pereira-Santos M. Obesity and overweight decreases the effect of vitamin D supplementation in adults: systematic review and meta-analysis of randomized controlled trials. Rev Endocr Metab Disord. 2020; 21(1):67-76.
14. Elsori DH, Hammoud MS. Vitamin D deficiency in mothers, neonates and children. J Steroid Biochem Mol Biol. 2018; 175:195-199.
15. BEDCA Base Española de Composición de Alimentos. http://www.bedca.net/bdpub/
16. Informe del Comité Científico de la Agencia Española de Seguridad Alimentaria y Nutrición (AESAN) sobre Ingestas Nutricionales de Referencia para la población española. AESAN-2019-003. Revista del Comité Científico de la AESAN 29: 43-68.
17. https://eur-lex.europa.eu/legal-content/ES/TXT/PDF/?uri=CELEX:32006R1925&from=ES
18. https://eur-lex.europa.eu/legal-content/ES/TXT/PDF/?uri=CELEX:32009R1170&from=ES
19. O’Donnell S, Cranney A, Horsley T, Weiler HA, Atkinson SA, Hanley DA, Ooi DS, Ward L, Barrowman N, Fang M, Sampson M, Tsertsvadze A, Yazdi F. Efficacy of food fortification on serum 25-hydroxyvitamin D concentrations: systematic review. Am J Clin Nutr. 2008; 88(6):1528-34.
20. Reyes-Garcia, R.; Garcia-Martin, A.; Palacios, S.; Salas, N.; Mendoza, N.; Quesada-Charneco, M.; Fonolla, J.; Lara-Villoslada, F.; Muñoz-Torres, M. Factors Predicting the Response to a Vitamin D-Fortified Milk in Healthy Postmenopausal Women. Nutrients 2019, 11(11), 2641.
21. Al Khalifah R, Alsheikh R, Alnasser Y, Alsheikh R, Alhelali N, Naji A, Al Backer N. The impact of vitamin D food fortification and health outcomes in children: a systematic review and meta-regression. Syst Rev. 2020; 16;9(1):144.
22. Munns CF, Shaw N, Kiely M, Specker BL, Thacher TD, Ozono K, et al. Global Consensus Recommendations on Prevention and Management of Nutritional Rickets. J Clin Endocrinol Metab. 2016; 101:394-415.









